实际上,我国不少人的肠道健康不容乐观,结直肠癌已成为我国消化系统发病率第2位、患病率第1位的恶性肿瘤,平均每1分钟就有1人确诊结直肠癌。
近日,中山大学附属第六医院结直肠外科学科带头人兰平向包括《每日经济新闻》记者在内的媒体表示,从癌前病变发展成结直肠癌要经历十几年,筛查发现并去除这些癌前病变,阻断可能的癌症,早发现早治疗效果好。因此,结直肠癌是最适合筛查的肿瘤之一。
结直肠癌是最适合筛查的肿瘤之一
国家癌症中心近期发布了2022年中国恶性肿瘤发病情况和死亡情况,数据显示,2022年,在发病率居前的恶性肿瘤中,结直肠癌发病数位列第二,男女合计发病数达到51.7万例;在死亡数居前的恶性肿瘤中,结直肠癌死亡数位列第四,男女合计死亡数达到24万例。
兰平表示,结直肠癌的发生发展大多遵循“腺瘤―癌”序列,早期筛查意义重大,不管是从息肉增生还是炎症增生,发展到小腺瘤、大腺瘤,再到早期结直肠癌,都会经历比较漫长、长达十年以上的发病过程,“这就给了我们很长的观察时间和早期处理时间”。
“如果在非常早期观察到,它是可以根治的。”兰平说,绝大多数肿瘤一发现就是中晚期,结直肠癌给了大家非常好的观察时间。但随着疾病进展,治疗效果会下降。早期筛查出肠癌,也可以提高肠癌治疗效果,降低肠癌死亡率,微创手术的费用在3万元到5万元之间,进展期的肠癌则需要通过手术加化疗治疗,费用超过10万元。
从生存率来看,“早发现早治疗”的黄金法则在结直肠癌上更能体现。数据显示,结直肠癌Ⅰ期患者的5年生存率为90%,Ⅱ到Ⅲ期患者下降至72%,而Ⅳ期患者5年生存率仅为15%。
“结直肠癌是最适合筛查的肿瘤之一。”兰平说,对比近年来的国内外专家共识可以看到,筛查年龄逐渐年轻化。
2019年,国家消化系统疾病临床医学研究中心(上海)制定的《中国早期结直肠癌筛查流程专家共识意见(2019,上海)》中,筛查年龄是50岁到75岁,有症状或报警症状者伺机筛查;中华医学会肿瘤分会的2020版《中国结直肠癌早诊早治专家共识》把筛查范围扩大到普通人群,筛查年龄为40岁到74岁;而在国家癌症中心中国结直肠癌筛查与早诊早治指南制定专家组看来,问卷形式的一般人群风险评估应从40岁人群开始,中低风险从50岁到75岁筛查,高风险的筛查年龄段为40岁到75岁。
图片来源:每经记者 金�� 摄
筛查难度为何这么大?
《“健康中国2030”规划纲要》提出,“高发地区重点癌种早诊率达到55%及以上并持续提高”。但兰平对记者表示,早诊早治就要筛查,但筛查的难度很大。
目前,我国可用于结直肠癌筛查的方法与美国差距不大,主要有结肠镜检查;粪便隐血试验(FOBT),包括化学法和免疫化学法;粪便DNA检测等。近年来,一些经济相对发达地区开始探索合适的筛查模式。
康立明生物创始人邹鸿志对《每日经济新闻》记者表示,近年来,该公司在广州市黄埔区、增城区,东莞市石排镇等地开展了多个万人级别结直肠癌筛查项目。此外,基于持续推动科研进步目标,公司与国内权威医疗机构开展了面向全国的结直肠癌万人社区筛查。
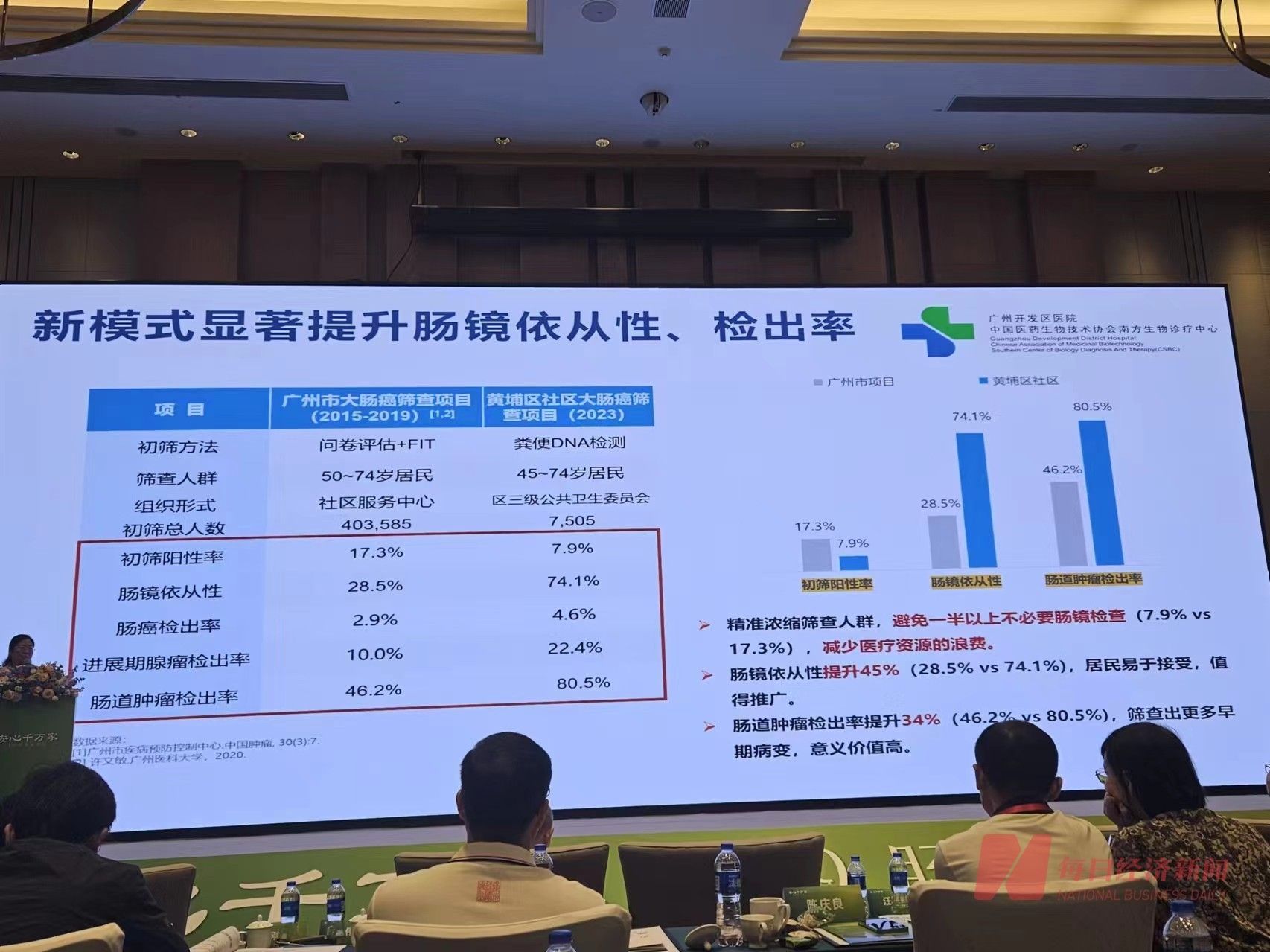
2023年9月,广州市黄埔区启动了基于粪便基因检测的大肠癌社区免费筛查民生项目,去年累计筛查了7505名社区居民。广州开发区医院作为项目定点医院之一,联合社区工作人员、网格员、志愿者等多方力量,利用微信群、电话以及入户走访宣传等方式,两个月时间就快速完成了年度初筛工作和阳性居民肠镜检查任务。
参与该项目的广州开发区医院消化内科主任刘艳敏表示,首先,相比传统的筛查方式,粪便基因检测精准浓缩筛查人群,让一半以上的人避免去医院进行不必要的肠镜检查,减少医疗资源浪费;第二,基因检测阳性居民的肠镜依从性提高到74%,居民易于接受;第三,肠道肿瘤检出率超80%,筛查出更多早期病变。
刘艳敏还提到,粪便基因检测更加精准,大幅提升了筛查依从性和检出率,减少了假阳性,居民接受度更高,值得大力推广至社区筛查。但做好肠癌筛查需要政府支持,通过黄埔区三级公共卫生委员会统筹组织深入社区,大幅提高了筛查效率和百姓参与度。
尽管这样的试点项目取得了不错的效果,但大面积的普查由谁来付费、由谁来发起等一系列问题需要明确,单靠一两家企业或单个地方政府的力量是很难推动的。在邹鸿志看来,只有做到“宣传到位、有支付方、方法简单”,大规模结直肠癌筛查才可能推广开来。
每日经济新闻